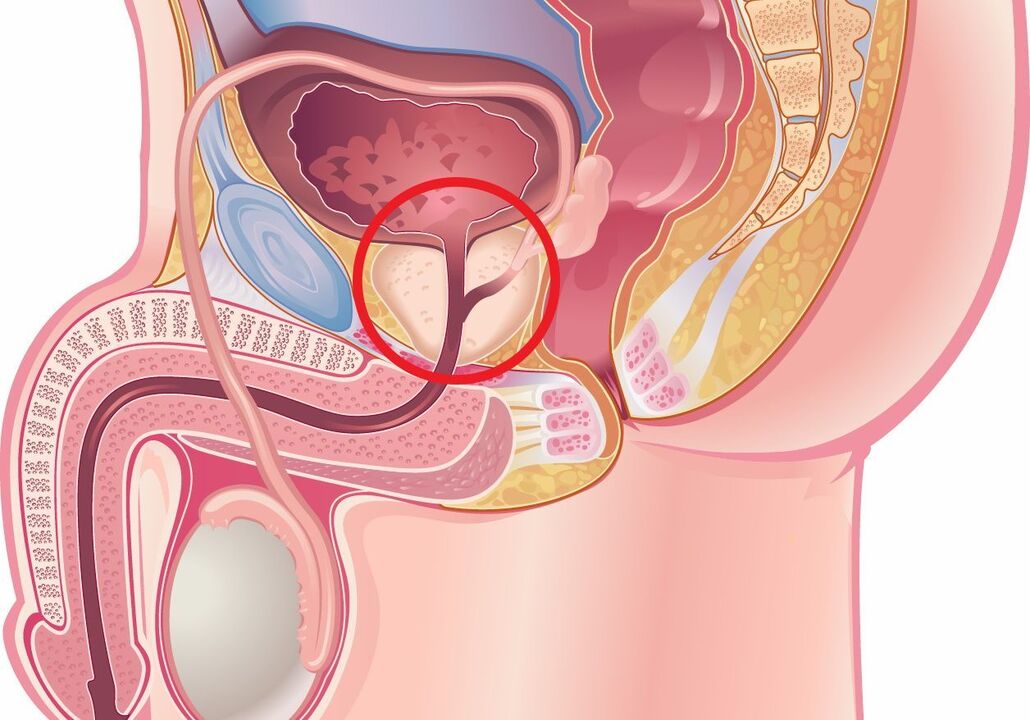
kongestive ProstatitisEs handelt sich um einen pathologischen Prozess in der Prostata, der durch eine Verstopfung verursacht wird. Es wird keine pathogene Flora nachgewiesen; Bei der Mikroskopie von Prostatasekret, Sperma und Urin können Leukozyten nachgewiesen werden. Zu den Symptomen gehören ständige Schmerzen im Perineum und Dysurie. Die Diagnose basiert auf den Ergebnissen der Bakterienkultur von Biomaterial und TRUS. Es gibt kein einheitliches Behandlungsschema für kongestive Prostatitis; Es werden Massage, Physiotherapie, antimikrobielle Medikamente und Alphablocker verschrieben. Erforderlich ist ein individuelles Vorgehen unter Berücksichtigung der vorhandenen Symptome. Wenn die konservative Behandlung fehlschlägt, ist eine Operation möglich.
allgemeine Informationen
Prostatitis kann ansteckend sein und durch das Vorhandensein einer pathogenen Mikroflora verursacht werden, oder sie kann stagnieren und mit Blutstau, Ejakulationsverzögerung und Prostatasekretion einhergehen. Kongestive oder kongestive Prostatitis (vegetatives Urogenitalsyndrom, Prostatose) ist eine veraltete Bezeichnung. Moderne Spezialisten auf dem Gebiet der Urologie verwenden am häufigsten den Begriff „chronisches Beckenschmerzsyndrom ohne Entzündungsreaktion" (CPPS). Prostatitis tritt bei 25 % der Männer im Alter von 35 bis 60 Jahren auf, Entzündungen durch Stauungsprozesse machen 88–90 % der Gesamtzahl der Fälle aus. Die potenziell kongestive Form der Krankheit wird durch Krankheitserreger unterstützt, die in der L-Form vorliegen, in Biofilmen fixiert sind und mit Routinemethoden nicht erkannt werden.
Ursachen
Die Ursachen einer kongestiven Prostatitis können sowohl mit der Drüse selbst als auch mit extraprostatischen Faktoren zusammenhängen. Die genaue Ätiologie ist unbekannt, wahrscheinlich aufgrund einer Sekretstagnation in der Prostata oder eine Folge einer venösen Stauung in den Beckenorganen und im Hodensack. Einige Urologen halten die Erkrankung für psychosomatisch. Die Grenze zwischen bakterieller und abakterieller Entzündung ist sehr willkürlich. Bei Immunsuppression jeglichen Ursprungs wird der Prozess durch die Zugabe sekundärer Mikroflora infektiös. Eine kongestive Prostatitis wird verursacht durch:
- Innere urologische Ursachen. Funktionelle oder strukturelle Pathologie der Blase: Gebärmutterhalsverschluss, Unfähigkeit des äußeren Schließmuskels, sich beim Stuhlgang zu entspannen, beeinträchtigte Kontraktilität des Detrusors tragen zur Harnverhaltung und aufgrund der Kompression der Gefäße zur Blutstagnation bei. Prostatahyperplasie und -tumor, Harnröhrenstriktur und obstruktive Blasensteine gelten ebenfalls als mögliche Ursachen für eine venöse Stauung.
- Kompression. Die Durchblutung wird durch die Kompression des Venengeflechts durch einen retroperitonealen Tumor, Metastasen und mit Kot gefüllte Darmschlingen (Verstopfung) behindert. Die Gefäße des Urogenitalplexus erweitern sich, der Blutfluss verlangsamt sich, das Gewebe leidet unter Sauerstoffmangel und wird durch nicht funktionsfähige Strukturen ersetzt. Ein Teil des Blutes wird deponiert und vom Kreislauf getrennt.
- Verhaltensfaktoren. Die Verweigerung sexueller Aktivität, unregelmäßige Ejakulation und die Verwendung von unterbrochenem Geschlechtsverkehr zur Verhinderung ungewollter Schwangerschaften führen zu einer Durchblutung und Entzündung des Prostatagewebes. Bei der Ejakulation wird diese Drüse nicht vollständig entleert. Ständiges Masturbieren kann eine kongestive Prostatitis verursachen, weil. . . Für die Entstehung einer Erektion ist ein Blutstrom zu den Genitalien notwendig.
Zu den prädisponierenden Faktoren zählen geringe körperliche Aktivität, Unterkühlung und Überhitzung sowie schlechte Ernährung mit überwiegend scharfen und geräucherten Speisen. Alkohol und Nikotin beeinträchtigen den Tonus der Gefäßwand, stören Redoxprozesse und die Durchlässigkeit, was zu Schwellungen führt. Als Hauptvoraussetzungen für die Entstehung einer kongestiven Prostatitis, die alle Organe des männlichen Genitalbereichs (Bläschen, Hoden) betrifft, gelten Anomalien des Gefäßsystems des Beckens: Klappeninsuffizienz, angeborene Schwäche der Venenwand.
Pathogenese
Der Randbereich der Prostata besteht aus Gängen, die über ein schlecht entwickeltes Drainagesystem verfügen, das die Freisetzung von Sekreten verhindert. Da die Prostata mit zunehmendem Alter größer wird, kommt es bei Patienten zu einem Rückfluss von Urin in die Prostataröhren. Es wurde beobachtet, dass viele Männer, die an Prostatitis leiden, häufiger an Allergien leiden. Wissenschaftler gehen davon aus, dass diese Patienten möglicherweise auch an einer Autoimmunentzündung leiden, die durch eine frühere Infektion verursacht wurde.
Harnrückfluss wird durch Harnröhrenstrikturen, Blasenfunktionsstörungen und BPH gefördert. Der Rückfluss selbst sterilen Urins führt zu chemischen Reizungen und Entzündungen. Die Fibrose der Tubuli beginnt, es werden Voraussetzungen für eine Prostalithiasis geschaffen, die zu einer intraduktalen Obstruktion und einer Stagnation der Sekrete führt. Eine unzureichende Entwässerung der Azini löst eine Entzündungsreaktion aus, eine verstärkte Schwellung geht mit dem Auftreten von Beschwerden einher. Der Zustand wird durch Blutstau (Stagnation) im Becken verschlimmert.
Einstufung
Die allgemeine Klassifizierung der Prostatitis umfasst akute (I) und chronische (II) bakterielle Formen. Kategorie III umfasst den Subtyp IIIa – CPPS mit Entzündung und IIIb – CPPS ohne diese. Eine kongestive Prostatitis gilt als Manifestation von CPPS ohne Entzündungsreaktion (IIIb). Es gibt eine klinische Differenzierung, die die pathogenen und morphologischen Merkmale der Erkrankung berücksichtigt:
- Erste Stufe.Es ist durch das Überwiegen von Exsudationsprozessen, Emigration, arterieller und venöser Hyperämie gekennzeichnet, die zu einer Schädigung des Mikrogefäßsystems und einer Zerstörung des Drüsengewebes führen. Diese Veränderungen werden in den ersten Jahren nach Ausbruch der Krankheit erfasst. Das Krankheitsbild im ersten Stadium ist ausgeprägter.
- Zweite Etage.Die ersten Prozesse der Bindegewebswucherung entwickeln sich und die Symptome nehmen ab. Durch die Bildung von Thromben wird die Mikrozirkulation beeinträchtigt, was die Sklerose verschlimmert. In diesem Stadium kommt es bei den meisten Patienten zu sexuellen Funktionsstörungen: Die Erektion und die Intensität des Orgasmus lassen nach, es kommt zu einer vorzeitigen Ejakulation oder umgekehrt hat der Mann Schwierigkeiten, den Höhepunkt zu erreichen.
- Dritter Abschnitt. Typisch sind schwere fibrosklerotische Veränderungen. Es hat sich gezeigt, dass die Proliferation des Bindegewebes nicht nur durch Entzündungen, sondern auch durch die Ischämie, die mit einer kongestiven Prostatitis einhergeht, stimuliert wird. Typisch sind Beschwerden über Schwierigkeiten beim Wasserlassen und es wird eine Beteiligung der Nieren am pathologischen Prozess beobachtet.
Symptome einer kongestiven Prostatitis.
Die Pathologie äußert sich in einer Vielzahl von Symptomen. Die meisten Patienten beschreiben den Schmerz als anhaltendes Unbehagen im Perianalbereich, im Hodensack oder im Penis. Manche bemerken verstärkte Dammschmerzen beim Sitzen. Die Ausstrahlung der Schmerzen ist variabel: im Lendenbereich, an den Innenseiten der Oberschenkel und im Steißbein. Eine Entzündung der Drüse erschwert häufig den Beginn des Wasserlassens und schwächt den Harnstrahl. Eine Art kongestiver Entzündung vor dem Hintergrund einer Gefäßpathologie geht normalerweise mit einer Hämospermie einher, dem Auftreten von Blut im Samen.
Zu den Symptomen einer Blasenreizung gehören häufiger Harndrang und Dranginkontinenz. Bei längerer Pathologie entwickeln sich depressive Störungen. Es ist immer noch umstritten, ob psycho-emotionale Merkmale Beschwerden im Dammbereich verursachen oder im Gegenteil die Schmerzen, die durch eine Prostataentzündung verursacht werden, die psychische Verfassung eines Mannes beeinflussen. Ein Temperaturanstieg mit Schüttelfrost weist auf den Übergang von einer abakteriellen zu einer infektiösen kongestiven Prostatitis und die Notwendigkeit hin, mit einer pathognomonischen Behandlung zu beginnen.
Komplikationen
Eine kongestive Prostatitis mit der Zugabe von Mikroflora kann bakteriell akut werden. Am Entzündungsprozess können benachbarte Organe und Strukturen beteiligt sein: Bläschen, Blase, Hoden. Die Funktion der Prostata besteht darin, Flüssigkeit für Spermien zu produzieren. Sie hat normalerweise eine spezielle Zusammensetzung, die eine Schutzfunktion für männliche Keimzellen hat. Unzureichende Nährstoffmengen und Veränderungen der biochemischen Eigenschaften der Prostatasekrete beeinträchtigen zwangsläufig die Qualität der Ejakulation; Bei Männern mit kongestiver Prostatitis wird häufiger Unfruchtbarkeit diagnostiziert.
Bei einer schweren Entzündung des Organs verbleibt ein Teil des Urins nach dem Wasserlassen in der Blase, was zur Bildung eines pathologischen Urinrückflusses in die Harnleiter und das Nierensammelsystem führt. Als Reaktion auf Reflux können Hydronephrose und anhaltende Pyelonephritis mit Nierenversagen auftreten. 50 % der Männer entwickeln sexuelle Funktionsstörungen: schmerzhafte Ejakulation, Dyspareunie, unangenehme nächtliche Erektionen, was die Lebensqualität verschlechtert und sich negativ auf die Beziehung auswirkt.
Diagnose
Die Bestimmung des Ursprungs der Symptome ist für die wirksame Behandlung der kongestiven Prostatitis von entscheidender Bedeutung. Aus diesem Grund wurden verschiedene Fragebögen entwickelt, um die Diagnose zu erleichtern: I-PSS, UPOINT. Diese Fragebögen liegen in russifizierter Form vor und werden von Urologen und Andrologen in ihrer Praxis verwendet. Zum Ausschluss eines myofaszialen Syndroms ist die Konsultation eines Neurologen angezeigt. Bei der Palpation ist die Prostata vergrößert, mäßig schmerzhaft, der stagnierende Charakter der Krankheit wird durch Krampfadern des Rektums angezeigt. Die Diagnose einer kongestiven Prostatitis umfasst:
- Labortest. Es wird eine mikroskopische und kulturelle Untersuchung des Prostatasaftes durchgeführt. Ein leichter Anstieg der Leukozytenzahl unter dem Mikroskop und negative Ergebnisse der Bakterienkultur bestätigen eine bakterielle Stauungsentzündung. Um eine sexuell übertragbare Erkrankung auszuschließen, werden PCR-Tests durchgeführt. Im dritten Teil des Urins nach der Massage wird eine ausgeprägtere Leukozyturie festgestellt. Zum Ausschluss eines Blasentumors kann eine Urinzytologie durchgeführt werden, bei Patienten über 40 bis 45 Jahren ist ein PSA-Bluttest gerechtfertigt.
- Visuelle Forschungsmethoden.. Die wichtigste instrumentelle Diagnosemethode bleibt TRUS, der Ultraschall der Blase. Die Ergebnisse der Zystourethrographie sind aufschlussreich für die Bestätigung einer Blasenhalsfunktionsstörung und zeigen den intraprostatischen und ejakulierenden Urinrückfluss sowie eine Harnröhrenstriktur auf. Bei ausgeprägter Strahlschwächung wird eine Uroflowmetrie durchgeführt. Die Spannung der Beckenbodenmuskulatur wird mittels einer videourodynamischen Studie beurteilt.
Die Differenzialdiagnose erfolgt mit Blasenkarzinom, BPH, interstitieller Zystitis. Ähnliche Manifestationen werden bei Urogenitaltuberkulose und Harnröhrenstrikturen beobachtet, da diese Nosologien auch durch Schmerzen im Unterbauch, Symptome einer Dysurie und Schwierigkeiten beim Wasserlassen gekennzeichnet sind. Die kongestive Prostatitis unterscheidet sich von der bakteriellen Prostatitis; Darüber hinaus müssen alle pathologischen Prozesse, die CPPS bei Männern begleiten, ausgeschlossen werden.
Behandlung von kongestiver Prostatitis
Dem Patienten wird empfohlen, sein Sexualleben zu normalisieren, da eine regelmäßige Ejakulation dazu beiträgt, die Azini zu entleeren und die Mikrozirkulation zu verbessern. Unterbrochene oder längere sexuelle Beziehungen, die zu Stauungen führen, sind inakzeptabel. Es wurden mehrere Produkte identifiziert, die die chemische Aggressivität des Urins erhöhen; Sein Verzehr führt zu einer Verstärkung der Symptome einer kongestiven Prostatitis. Gewürze, Kaffee, Marinaden, geräucherte Speisen, alkoholische und kohlensäurehaltige Getränke sollten eingeschränkt oder besser ausgeschlossen werden. Die Behandlung einer kongestiven Entzündung der Prostata kann konservativ und operativ erfolgen.
Konservative Therapie
Das Behandlungsschema wird je nach vorherrschenden Symptomen individuell ausgewählt. Bei vielen Patienten kommt es nach Einnahme antibakterieller Medikamente zu einer Besserung, was auf eine unvollständige Diagnose latenter Infektionen zurückzuführen ist. Bei langsamem Harnfluss und Anstrengungsdrang werden Alphablocker verschrieben. Der Harndrang wird mit Anticholinergika neutralisiert. Es wurde gezeigt, dass 5-Alpha-Reduktase-Inhibitoren die Schwere klinischer Manifestationen verringern, indem sie die Reaktion von Makrophagen und Leukozyten sowie deren Migration in die Entzündungszone reduzieren.
Schmerzmittel, nichtsteroidale Entzündungshemmer und Muskelrelaxantien können helfen, Schmerzen und Muskelkrämpfe zu lindern. Es ist sinnvoll, Medikamente in das Behandlungsschema aufzunehmen, die die Mikrozirkulation normalisieren: Phlebotonika (Venotonika). Wenn der stagnierende Prozess einen Androgenmangel unterstützt, wird auf eine Hormonersatztherapie zurückgegriffen. Patienten mit Angstzuständen, hypnotischen und depressiven Störungen wird empfohlen, einen Psychiater aufzusuchen, der das optimale Antidepressivum auswählt.
Bei einer stagnierenden Prostataentzündung helfen physiotherapeutische Verfahren, die Gesundheit von Männern zu normalisieren. Zum Einsatz kommen Laser, Magnetfeldtherapie, Elektrophorese usw. Spa-Behandlungen helfen, die Symptome der Dysurie zu lindern und die sexuelle Funktion zu verbessern: Trinken von alkalisierendem Mineralwasser, Paraffin- und Schlammanwendungen, Massageduschen. Bei einigen Patienten wird bei der Durchführung einer Bewegungstherapie zur Reduzierung der Verspannungen der Beckenmuskulatur eine Normalisierung des Wohlbefindens beobachtet. Die Prostatamassage ersetzt nicht die natürliche Ejakulation, verbessert jedoch die Durchblutung und Entwässerung des Organs.
Minimalinvasive Behandlungsmethoden.
Bleibt die konservative Therapie erfolglos, kommen Hightech-Eingriffe in Betracht: die transurethrale Resektion der Prostata und die hochintensive fokussierte Ultraschallablation. Am wirksamsten ist die transrektale Hyperthermie, eine nicht-invasive Methode, die auf dem Prinzip der Thermodiffusion basiert (die Prostata wird unfokussierter Mikrowellenenergie ausgesetzt). Wärme erhöht den Gewebestoffwechsel, reduziert Stauungssymptome und hat eine neuroanalgetische Wirkung. Es liegen nur begrenzte Daten zur Wirksamkeit der Verfahren bei der Behandlung der kongestiven Prostatitis vor.
Prognose und Prävention
Die Lebensprognose ist günstig, chronische Unterbauchschmerzen sind jedoch schwer zu behandeln. Manchmal verschwindet die kongestive Prostatitis mit der Zeit spontan. Eine anhaltende Durchblutungsstörung führt zu einer Sklerose des Drüsengewebes, die sich in einer Verschlechterung der Parameter des Spermogramms äußert. Die Prognose einer kongestiven Prostatitis hängt weitgehend von der Einhaltung aller Empfehlungen und Änderungen des Lebensstils durch den Patienten ab.
Zur Vorbeugung gehört es, Sport zu treiben, das Heben schwerer Gegenstände zu vermeiden, die sexuellen Beziehungen zu normalisieren und den Konsum von Kaffee und Alkohol zu vermeiden. Bei sitzender Tätigkeit wird empfohlen, Pausen für körperliche Übungen einzulegen und ein Kissen zu verwenden. Locker sitzende Unterwäsche und Hosen werden bevorzugt. Die Patienten werden von einem Urologen mit regelmäßiger Untersuchung der Prostatasekrete auf Entzündungen und Ultraschall beobachtet und erhalten bei Bedarf eine antibakterielle Behandlung und Prostatamassagesitzungen.




































